Präimplantationsdiagnostik
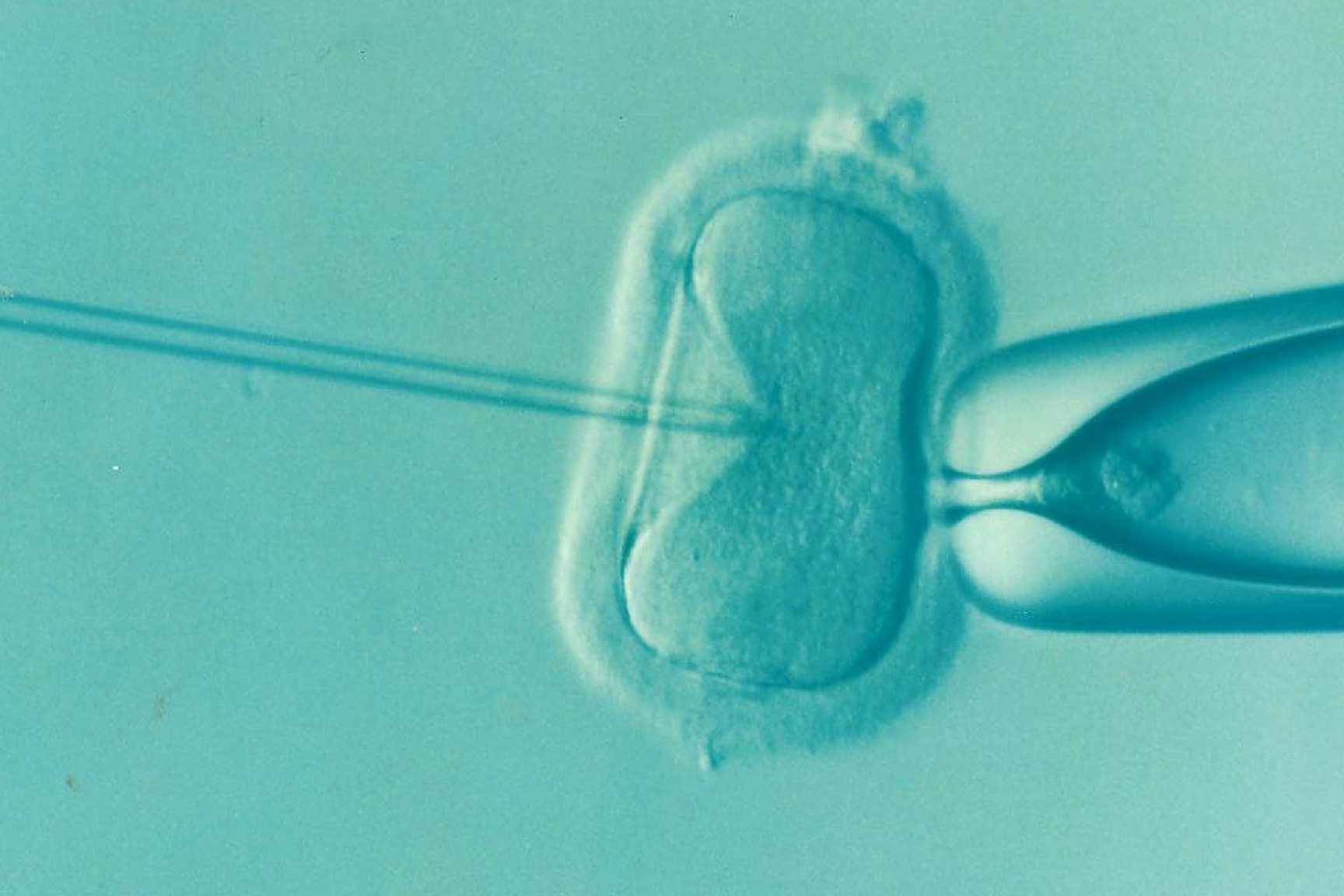
Der Begriff „Präimplantationsdiagnostik” (PID) (engl. treffender: preimplantation genetic diagnosis (PGD)) bezeichnet Verfahren, die eine Diagnose an Embryonen ermöglichen, die durch extrakorporale Befruchtung mithilfe der In-vitro-Fertilisation (IVF) bzw. der intrazytoplasmatischen Spermieninjektion (ICSI) gewonnen wurden. Dabei wird das Erbgut von ein bis zwei Zellen eines mehrere Tage alten Embryos, meist während des sogenannten Acht-Zell-Stadiums (Blastomerenstadium) und damit ca. drei Tage nach der Befruchtung, hinsichtlich bestimmter krankheitsrelevanter Mutationen oder Chromosomenanomalien untersucht, bevor der Embryo in den Uterus übertragen wird. Auch Untersuchungen im Hinblick auf nicht krankheitsrelevante Merkmale wie beispielsweise das biologische Geschlecht eines Embryos, das Vorhandensein einer bestimmten Behinderung oder seiner Eignung als Organ- bzw. Gewebespender für ein bereits lebendes erkranktes Geschwisterkind sind mittels PID möglich und werden in einigen Ländern durchgeführt.
In der internationalen medizinischen Literatur werden als Indikationen für die Anwendung der PID genannt: „hohes" Alter der austragenden Person, d. h. ein Alter von über 35 Jahren, wiederholte Fehlgeburten, deren Ursachen in Chromosomenstörungen liegen können, sowie wiederholt erfolglose Behandlung durch In-vitro-Fertilisation (IVF). Dazu kommen vorliegende schwere erbliche Belastungen in der Familie durch monogene Erkrankungen wie Zystische Fibrose, Myotone Dystrophie, Spinale Muskelatrophie, Sichelzellanämie, β-Thalassämie, Chorea Huntington, Epidermolysis bullosa, Marker-X-Syndrom und andere. Bei multifaktoriell bedingten Erkrankungen müssten viele genetische Risikofaktoren bei zahlreichen Embryonen untersucht werden, um einen wenig belasteten Embryo zu finden. Dies ist derzeit nicht praktikabel.
Bei den ursprünglich ausschließlich verwendeten Techniken werden dem Embryo zur Untersuchung ein bis zwei Zellen entnommen, die zu diesem Zeitpunkt totipotent sind, d. h. es kann davon ausgegangen werden, dass sich unter bestimmten Bedingungen aus ihnen je eigenständige Embryonen entwickeln könnten. Da die Zerstörung totipotenter Zellen ethisch und rechtlich als problematisch angesehen wird, wird zunehmend die Zellentnahme (Biopsie) fünf bis sechs Tage nach der Befruchtung und damit im sogenannten Blastozystenstadium durchgeführt. Diese Zellen sind nach Stand der derzeitigen Forschung nicht mehr totipotent, sondern lediglich pluripotent. Des Weiteren wird angenommen, dass diese Form der Biopsie weniger invasiv ist, weil das Trophektoderm der Blastozyste untersucht wird, dessen Zellen sich im Folgenden zu Plazenta und Fruchthülle entwickeln. Ein weiterer Vorteil ist, dass ein geringerer Teil der Gesamtzellmasse entnommen wird, insgesamt jedoch mehr Zellen untersucht werden können, wodurch die Sicherheit der Diagnose erhöht wird.
Weniger umstritten als die genetischen Untersuchungen an Embryonen sind die zur PID gehörenden Verfahren der Präkonzeptions- bzw. Präfertilisationsdiagnostik. Hierbei werden die Polkörper der Eizellen der (biologischen) Frau bereits vor der Befruchtung untersucht. Mit dieser Methode lassen sich daher ausschließlich Informationen über das Erbgut der biologischen Mutter gewinnen. Weil zudem die Kosten höher sind und im Vergleich zur Blastomeren- bzw. Blastocystenbiopsie zwei statt einer Biopsie durchgeführt werden müssen, wird die Polkörperdiagnostik vermehrt durch andere Verfahren der PID ersetzt. Zur Präkonzeptionsdiagnostik zählen prinzipiell auch Untersuchungen männlicher Samenzellen, wobei die Hauptschwierigkeit einer genetischen Untersuchung von Samenzellen darin besteht, dass sie durch die Untersuchungsverfahren in der Regel zerstört werden und so für eine spätere Befruchtung einer Eizelle nicht mehr zur Verfügung stehen. Derzeit werden klinisch bereits Verfahren getestet, die es ermöglichen sollen, die zu untersuchenden Samenzellen vor der genetischen Untersuchung künstlich zu duplizieren, um das Genmaterial der ersten Samenzelle zu testen und die zweite identische Samenzelle zur Befruchtung nutzen zu können. Des Weiteren gibt es physikalische Verfahren, die es erlauben Spermien auf das Geschlechtschromosom zu untersuchen. Dies ermöglicht, bestimmte geschlechtschromosomal gebundene Krankheiten auszuschließen.
Durch physikalische Verfahren ist es möglich, Y-Chromosomen tragende Spermien zu identifizieren, da sie sich durch einen unterschiedlichen DNA-Gehalt in der Masse von X-Chromosomen tragenden Spermien unterscheiden. Dies könnte bei der geschlechtsselektiven Fertilisation genutzt werden, um X-chromosomal gebundene Erbkrankheiten zu vermeiden.
Kommt es nach der PID und dem anschließenden Transfer der Embryonen in den Uterus zu einer Schwangerschaft, werden die Befunde der PID meist durch (nicht-invasive und/oder invasive) Methoden der Pränataldiagnostik (PND) überprüft.
Die Risiken der PID-Verfahren entsprechen für die austragende Person denen der extrakorporalen Befruchtung durch IVF/ICSI ohne PID. Zum einen können durch die Eizellentnahme und beim Transfer der Embryonen nach der Diagnose Infektionen hervorgerufen werden, zum anderen tritt das ovarielle Hyperstimulations-Syndrom oft verstärkt auf. Dies ist dadurch bedingt, dass für die PID in der Regel mehr Eizellen gewonnen werden müssen als für die IVF/ICSI ohne PID, da viele Embryonen aufgrund nicht erfolgreicher Biopsien, des Befundes oder nicht aussagekräftiger Untersuchungsergebnisse nicht transferiert werden. Daher wird die hormonelle Stimulation im Zusammenhang mit der PID meist stärker angesetzt als bei einer In-vitro-Fertilisation ohne nachfolgende PID. Hinzu kommt, dass bei extra-korporaler Befruchtung gehäuft Mehrlingsschwangerschaften entstehen, die mit entsprechenden Risiken für die schwangere Person und das Kind einhergehen. Des Weiteren können die austragende Person und das Paar hohen psychischen Belastungen durch Hormonbehandlungen sowie durch Hoffnungen und Ängste bezüglich des Erfolges der Maßnahme ausgesetzt sein.
Für die Embryonen bestehen die Risiken der PID darin, bei einem Befund, nicht aussagekräftigen Untersuchungsergebnissen oder nach Fehldiagnosen nicht übertragen und vernichtet zu werden. Weitere Risiken der PID-Verfahren entsprechen auch für den Embryo denen der extrakorporalen Befruchtung durch IVF/ICSI. Einige Studien belegen beispielsweise, dass in vitro gezeugte Embryonen ein erhöhtes Fehlbildungsrisiko aufweisen.
Ergänzend zu den PID-Verfahren werden gegenwärtig Verfahren erforscht, die mithilfe der deutlich verbesserten Möglichkeit der Editierung des menschlichen Genoms die DNA in Zellen von Embryonen verändern, welche erbliche Anlagen zu monogenen Erkrankungen wie Myotone Dystrophie oder Chorea Huntington aufweisen. Während diese Embryonen im Rahmen einer PID bisher verworfen werden, könnten sie nach der erfolgreichen Veränderung genetischer Sequenzen, die u. a. das Herausschneiden „fehlerhafter” Gene beinhaltet, eingesetzt werden. Diese Verfahren sind bisher experimentell; die damit einhergehende Veränderung des menschlichen Erbguts ist überdies gesetzlichen Einschränkungen sowie erheblichen ethischen Bedenken ausgesetzt.
Rechtliche Regelung in Deutschland
In Deutschland sind die Bestimmungen für die PID im Rahmen des Embryonenschutzgesetzes (ESchG) geregelt. Mit dem durch den Deutschen Bundestag erlassenen Gesetz zur Regelung der Präimplantationsdiagnostik (PräimpG) vom 21. November 2011 und der damit verbundenen Änderung des Embryonenschutzgesetzes wird die genetische Untersuchung der pluripotenten Zellen eines Embryos in vitro vor seinem intrauterinen Transfer, trotz eines grundsätzlichen Verbots, in Ausnahmefällen und innerhalb enger Grenzen für nicht rechtswidrig erklärt. Damit gibt es im deutschen Recht erstmals eine ausdrückliche gesetzliche Regelung der PID. Die Anwendung der PID auf Grundlage des neuen Gesetzes wird durch die Verordnung über die rechtmäßige Durchführung einer Präimplantationsdiagnostik (PIDV), die 2014 in Kraft trat, geregelt.
Durch die PID werden Embryonen bzw. unbefruchtete Eizellen untersucht und abhängig vom Befund der Untersuchung vor dem Versuch der Herbeiführung einer Schwangerschaft vom weiteren Fortpflanzungsprozess ausgeschlossen. In der aktuellen Diskussion um eine ethische Beurteilung der PID lassen sich verschiedene Diskussionsschwerpunkte feststellen.
Die ethische Diskussion um die Verfahren der PID bewegt die Frage, ob und wenn ja, in welchem Ausmaß durch die Verfahren der PID mögliche Schutzansprüche des Embryos verletzt werden. Zugrunde liegt dieser Diskussion die Frage nach dem Moment, von dem an dem Embryo Rechte und Schutz zugesprochen werden. Diese Frage stellt sich nicht nur hinsichtlich des mit diesen Verfahren verbundenen Eingriffs in den Embryo bei der Embryobiopsie und der unvermeidbaren Zerstörung von Embryonalzellen bei der Diagnose, sondern auch und insbesondere hinsichtlich des möglichen Verzichts auf den Embryotransfer bei embryopathischem Befund oder sonstigen unerwünschten Eigenschaften.
Maßgebend für eine Beurteilung des moralischen Status des menschlichen Embryos ist das jeweils zugrunde gelegte ethische Schutzkonzept. Hier werden zwei Grundpositionen unterschieden. Eine erste Position überträgt dem menschlichen Embryo die Schutzwürdigkeit des geborenen Menschen voll von Beginn an, das heißt vom Zeitpunkt der Kernverschmelzung, aufgrund seines Personseins. Eine zweite Position spricht dem Embryo eine Schutzwürdigkeit in abgestufter Weise abhängig vom Erreichen einer bestimmten Entwicklungsstufe zu. Genannt werden als mögliche würderelevante Entwicklungszeitpunkte die Einnistung in den Uterus, mit welcher der Embryo überhaupt erst wirklich entwicklungsfähig sei oder die Bildung des Primitivstreifens, der die Individuation beende, da von diesem Zeitpunkt an die Mehrlingsbildung ausgeschlossen sei. Die im wissenschaftlichen Diskurs angeführten Argumente über ontologische Voraussetzungen für eine volle oder abgestufte Schutzwürdigkeit lassen sich hauptsächlich vier Argumentationstypen zuordnen. Nach den Anfangsbuchstaben ihrer Schlagworte werden diese häufig als SKIP-Argumente bezeichnet. Vertreten oder bestritten werden sie einzeln, zum Teil aber auch in Kombination, da sie sich ergänzen und voneinander abhängen.
- Speziesargument
Das Speziesargument geht davon aus, dass Embryonen, da sie biologisch der Spezies Homo sapiens zugehörig sind, Würde besitzen und deshalb wie alle anderen Mitglieder dieser Spezies schutzwürdig sind. Sie haben im Sinne der Gleichbehandlung das gleiche Recht auf Leben wie geborene Menschen inne. - Kontinuitätsargument
Eng mit der Fragestellung des Speziesarguments nach dem biologischen Beginn individuellen menschlichen Lebens verbunden ist das Kontinuitätsargument. Hierbei wird davon ausgegangen, dass Embryonen sich kontinuierlich entwickeln und innerhalb dieser Entwicklung zum geborenen Menschen keine moralisch relevanten Einschnitte bestehen und ihnen folglich die gleichen Rechte wie geborenen Menschen einzuräumen sind. - Identitätsargument
Die dem Identitätsargument zugrunde liegende These konstatiert, dass aus der unter moralrelevanter Hinsicht bestehenden Identität eines geborenen Menschen mit dem Embryo, aus dem er sich nach der Verschmelzung von Samen- und Eizelle entwickelt hat, sowie aus der Tatsache, dass der Geborene Menschenwürde hat, auf die Würde des Embryos zu schließen ist. - Potentialitätsargument
Das Potentialitätsargument besagt, dass bereits die befruchtete Eizelle die volle Potentialität besitzt, geborener Mensch zu werden. Im Naturprozess der Menschwerdung hat der Embryo somit von Anfang an die Potentialität, sich zu einem personalen Dasein und sittlichen Subjektsein zu entwickeln. Aufgrund dieses von Anfang an vorhandenen Potentials ist der Embryo uneingeschränkt schützenswert.
Darüber hinaus stellt sich hinsichtlich der Verfahren der PID die ethische Auseinandersetzung bezüglich der Anwendung der Techniken der extrakorporalen Befruchtung als Voraussetzung für die PID neu. Kritische Stimmen machen geltend, dass ihre Zulassung ursprünglich an andere Voraussetzungen und Ziele gebunden war. Im Falle ihres Einsatzes im Rahmen der PID wird sie für Paare genutzt, die auch ohne die Methoden der assistierten Reproduktion in der Lage sind, Kinder auf die Welt zu bringen. Damit findet ein Wandel im Anwendungsspektrum dieser Techniken statt. Während bei ihrem ursprünglichen Anwendungsgebiet das Herbeiführen einer Schwangerschaft und damit letztlich die Geburt eines Kindes das Ziel ist, werden sie im Rahmen der PID zur Selektion von Embryonen mit bestimmten Befunden genutzt. Das Ziel sei hier zunächst Selektion, erst in zweiter Linie Schwangerschaft und Geburt eines Kindes, bei dem ein bestimmtes Merkmal ausgeschlossen werden solle.
Mit der PID werden unterschiedliche Anwendungsziele verfolgt. In der ethischen Diskussion geht es um die Frage, ob und wenn ja, welche dieser Anwendungsziele mögliche Verletzungen von Schutzansprüchen der Embryonen rechtfertigen. Als ein derzeitiges Anwendungsziel der PID gilt die Erhöhung der Chancen auf eigenen Nachwuchs ohne das Risiko, genetische Krankheiten zu übertragen. Diskutiert wird in diesem Zusammenhang beispielsweise ein Fall aus Großbritannien, bei dem ein Paar eine PID durchführen ließ, um so die Vererbung eines Brustkrebsgens vermeiden zu können. In ethischer Perspektive wird in Zusammenhang mit diesem Anwendungsziel vor allem über die Schwierigkeit diskutiert, eine Auswahl der zu diagnostizierenden Krankheiten bzw. Merkmale und der Selektionskriterien (tödliche Krankheiten, spätmanifeste Krankheiten, nicht behandelbare Krankheiten usw.) zu treffen.
Ein weiteres Anwendungsziel der PID ist die Herstellung von sogenannten „Retter-Geschwisterkindern”. Dabei handelt es sich um Kinder, die einem kranken älteren Geschwisterkind für die Behandlung beispielsweise notwendige Stammzellen liefern sollen. Dazu wird nach einer künstlichen Befruchtung mittels PID der Embryo mit der größten genetischen Übereinstimmung mit dem erkrankten Kind ausgewählt und der austragenden Person eingepflanzt. Nach der Geburt soll dann mit den Stammzellen aus dem Nabelschnurblut oder dem Knochenmark des Neugeborenen dem kranken Geschwisterkind geholfen werden. Befürwortende dieses Anwendungsgebietes der PID machen geltend, dass in einem solchen Fall einem lebensbedrohlich erkrankten Kind, für das anders keine passende spendende Person gefunden werden könne, zu helfen sei. Kritisierende wenden dagegen ein, dass hier ein Embryo nicht primär um seiner selbst willen geschaffen werde, sondern mit dem Ziel, einem anderen Menschen zu helfen, sodass damit eine vollständige Instrumentalisierung erfolge, die ethisch nicht zu rechtfertigen sei. Zudem stelle sich die Frage, inwieweit einem aus diesen Gründen in die Welt gebrachten Kind die Chance bleibe, sich selbst gerade bei weiteren Behandlungen freiwillig für oder gegen die Hilfe zu entscheiden und gegebenenfalls damit verbundene Schmerzen zu erleiden. Darüber hinaus werde eine beträchtliche Anzahl gesunder Embryonen erzeugt und verworfen.
Ein drittes Anwendungsziel ist die Selektion von Embryonen aufgrund nicht-krankheitsrelevanter Merkmale wie beispielsweise dem biologischen Geschlecht. Gegen diese Form der Selektion richten sich gravierende ethische Bedenken. Befürwortende dieser Anwendungsmöglichkeit der PID machen indes geltend, dass auch soziale Kriterien zulässig seien. Gerade bei nicht-krankheitsrelevanten Merkmalen wird eine schleichende Ausweitung (slippery slope) in Richtung einer eugenischen Selektion und ethisch umstrittener Embryonenforschung befürchtet.
Diskutiert werden vielfach auch die Folgen der Zulassung der PID, sowohl gesellschaftlich als auch für behinderte und nicht-behinderte Individuen. In Bezug auf die gesellschaftlichen Folgen besteht die Befürchtung einer zunehmenden Diskriminierung kranker und behinderter Menschen. Bei einer Zulassung der Verfahren der PID könne auf Paaren mit Kinderwunsch ein gesellschaftlicher Druck zur Verhinderung behinderten Lebens entstehen, der den Eltern möglicher behinderter Kinder nahelege, zum Wohl der Allgemeinheit die Methoden der PID zu nutzen, um der Gesellschaft keine höheren Kosten für die Pflege und Betreuung eines behinderten oder kranken Kindes zuzumuten. Die so möglicherweise entstehenden Mechanismen würden dann die in Verbindung mit der PID häufig zitierte reproduktive Freiheit der Eltern nicht erhöhen, sondern im Gegenteil erschweren. Es wird angeführt, dies sei bereits am Beispiel der PND sichtbar: Allein durch die Verfügbarkeit der Verfahren entstünde ein gesellschaftlicher Druck, diese auch zu nutzen. Kritische Stimmen führen darüber hinaus an, dass eine Zulassung der PID der Billigung von „lebensunwert”-Urteilen entspräche. Dies habe vor allem auf die Lebenssituation behinderter und kranker Menschen gravierende Auswirkungen. Sie würden im Falle einer Zulassung der PID mit einem staatlich tolerierten „lebensunwert”-Urteil konfrontiert, das ihre eigene Existenz radikal in Frage stellt.
Weitere Diskussionsfelder bestehen in Fragen, die sich um die Autonomie des Paares, die Rolle der austragenden Person, der Frau bzw. das Frauenbild, das ärztliche Vertrauensverhältnis (sowohl zum Paar, zur austragenden Person und/oder zu den Embryonen) und eine vertretbare Beratung und Begleitung des Paares, der austragenden Person, darüber hinaus aber auch des medizinischen Personals drehen.